هل كنت تعرف أن تغييرات بسيطة في جلدك قد تكون مؤشرًا على مشكلة صحية أكبر تُعرف بـ الورم الميلاني؟ إذا لاحظت ظهور شامة جديدة أو تغييرات في الشامات الموجودة، فقد تكون هذه علامة على الورم الميلاني، أحد أكثر أنواع سرطان الجلد خطورة، ونحن بصدد الحديث عن هذ الورم بالتفصيل في السطور التالية.
ما هو الورم الميلاني؟
يُعتبر الميلانوما نوع من السرطان الأكثر خطورة وفتكًا، ورغم أنه يمثل نسبة صغيرة من إجمالي حالات سرطان الجلد، إلا أنه يتسبب في أكبر عدد من الوفيات المرتبطة بهذا النوع من السرطان، ويرجع ذلك إلى قدرته العالية على الانتشار السريع في الجسم، وغزو مناطق أخرى منه.
تنشأ الميلانوما نتيجة اضطراب في إنتاج الميلانين داخل الخلايا الميلانينية المسؤولة عن لون الجلد، في الظروف الطبيعية، تتجدد خلايا الجلد بطريقة منظمة، بحيث تدفع الخلايا الجديدة الخلايا القديمة نحو سطح الجلد، حيث تموت وتتساقط.
تتم هذه العملية تحت إشراف الحمض النووي الريبوزي منقوص الأكسجين (DNA)، الذي يحتوي على التعليمات اللازمة لكل العمليات الكيميائية والبيولوجية في الجسم، وعند تلف الحمض النووي، تنمو الخلايا الجديدة بدون رقابة، مما قد يؤدي في النهاية إلى تكوين ورم أو كتلة سرطانية.
قد يتطور الميلانوم في مناطق من الجسم لا تتعرض لكمية كبيرة من أشعة الشمس، وتُعرف الأورام التي تظهر في هذه المناطق أحيانًا باسم الميلانوم الخفي، لأنها تظهر في أماكن لا يعتاد الناس على فحصها، مثل:
- الفراغ بين أصابع القدمين أو اليدين.
- كفتي القدمين.
- فروة الرأس.
- الأعضاء التناسلية، مسببًا الورم الميلاني الفرجي.

شكل الورم الميلانيني
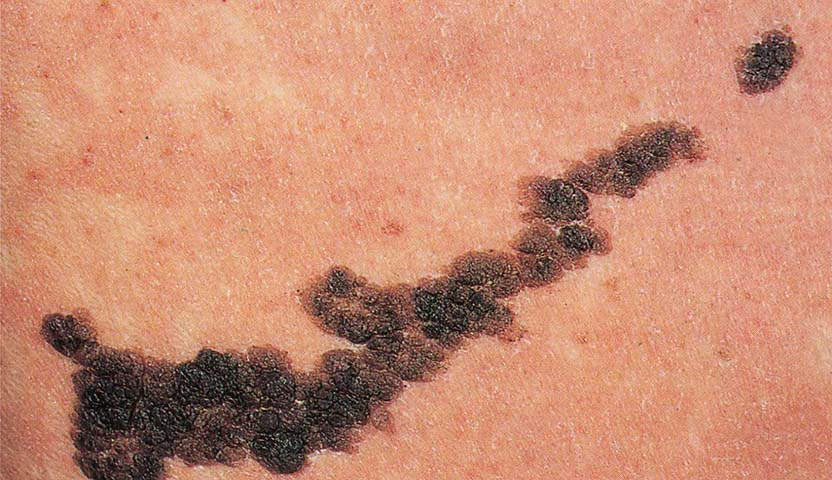
يظهر سرطان الجلد الميلاني أو الميلانوما بأشكال مختلفة، ومن أبرز علامات وجوده هي التغيرات الملحوظة في الشامات.
يشمل الورم الميلاني الشكل الغير منتظم مثل عدم تماثل نصفي الشامة، حيث يكون أحد النصفين مختلفًا عن الآخر، وقد تكون حواف الشامة غير منتظمة أو مسننة، أو قد تكون الحدود غير واضحة.
كما يظهر الميلانوما أيضًا بلون غير متجانس، مع وجود مناطق بألوان مختلفة، مثل الأزرق، الرمادي، الأحمر أو الأبيض، وقد يمتد اللون إلى الجلد المحيط بالشامة.
وعادةً ما يكون للورم الميلانيني حجم متزايد، حيث يتجاوز قطر الشامة 6 ملم، بالإضافة إلى ذلك قد تحدث تغيرات في شكل الشامة وملمسها، مع ظهور أعراض مثل الحكة، الشعور بحرقة وألم شديد.
اعراض الورم الميلانيني
يتطور الورم الميلاني الحميد في أي منطقة من الجسم، إلا أن المناطق الأكثر تعرضًا لأشعة الشمس مثل الظهر، الساقين، الذراعين والوجه تعد الأكثر عرضة للإصابة بهذا النوع من سرطان الجلد، وقد يظهر الميلانوم في مناطق قليلة التعرض للشمس مثل القدمين، اليدين، أو حتى على أسطح الأظافر.
ومن العلامات الأولية لظهور الميلانوم حدوث تغيرات في شامة موجودة على الجلد، أو ظهور ورم جديد غير عادي، وتتمثل أعراض الورم الميلاني فيما يلي:
1- تغير في الشامة العادية
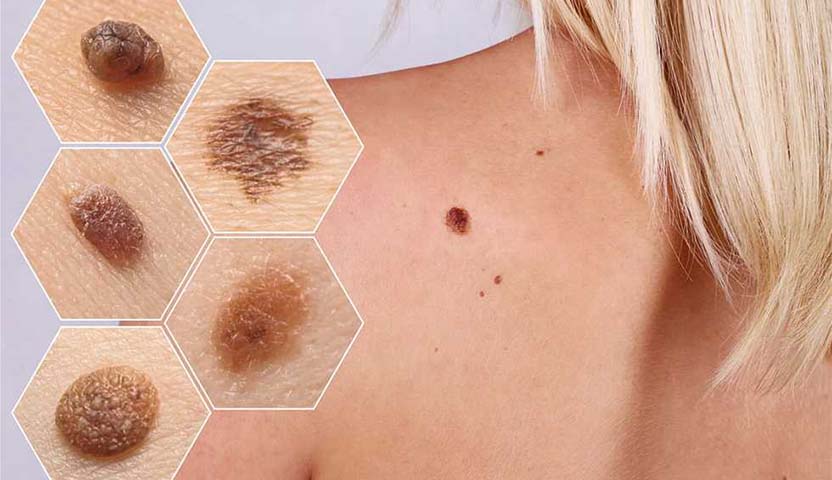
تتميز الشامات أو الوحمات العادية عادةً بلون متجانس، يتراوح بين البني والأسود، ولها حدود واضحة تفصلها عن نسيج الجلد الطبيعي المحيط بها.
تأخذ هذه الشامات شكلاً بيضويًا أو دائريًا، ويبلغ قطرها في المتوسط حوالي 6 ملليمترات، أي ما يعادل قطر الممحاة في طرف القلم، ومعظم الأشخاص لديهم بين 10 إلى 40 شامة تقريبًا، والتي تتكون عادةً قبل سن العشرين، وقد يتغير مظهر الشامة مع مرور الزمن، أو حتى تختفي بعضها مع التقدم في العمر.
كذلك يمتلك بعض الأشخاص شامة كبيرة يزيد قطرها عن 12 ملليمترًا، أو شامات مسطحة ذات حدود غير واضحة ولون غير متجانس، حيث يمتزج اللون البني بالأحمر أو الوردي، وتُعرف هذه الشامات طبيًا باسم شامات خلل التنسج (Dysplastic Nevi)، وهي أكثر عرضة للتحول إلى سرطانية خبيثة بمرور الوقت مقارنةً بالشامات العادية.
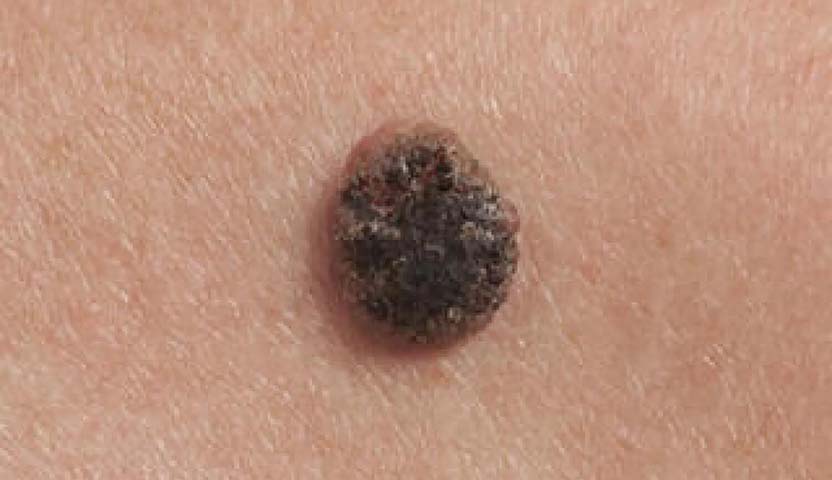
2- شامات شاذة
قد تكون الشامات غير العادية أو الغريبة دليلاً على وجود الورم الميلاني أو نوع آخر من سرطان الجلد، وتُوصف وفقًا لدليل (A-B-C-D-E) الذي وضعه المركز الأمريكي لدراسة الأمراض الجلدية، وفيما يلي توضيح لهذه المعايير:
- A – الشكل غير المتماثل (Asymmetry): الشامات غير المتماثلة تكون ذات شكل غير متطابق، حيث لا يكون نصفي الشامة متشابهين في الشكل، هذا الشكل غير المتوازن قد يكون علامة على الميلانوم.
- B – الحدود غير المنتظمة (Border): إذا كانت حواف الشامة غير منتظمة أو مسننة أو تحتوي على نتوءات، فقد تكون هذه علامة تحذيرية، حيث تعتبر الحدود الغير واضحة من العلامات البارزة للميلانوم.
- C – التغييرات في اللون (Color): الشامات التي تظهر بألوان متعددة أو لها لون غير متجانس تكون إشارة إلى وجود مشكلة، كما أن ظهور ألوان مختلفة داخل الشامة أو امتداد اللون إلى الجلد المحيط قد يكون مؤشرًا على الورم الميلاني.
- D – القطر (Diameter): تستدعي الشامات التي يزيد قطرها عن 6 ملليمتر الانتباه، حيث أن الشامات الأكبر حجمًا قد تكون أكثر عرضة للتحول إلى ميلانوم.
- E – التغير مع الوقت (Evolving): الشامات التي تتغير بمرور الوقت من حيث الحجم، أو اللون، أو الشكل تستوجب متابعة دقيقة، حيث أن التغيير المستمر في الشامة قد يكون مؤشرًا على تطور الميلانوم.
إلى جانب المعايير التي ذكرناها في الأعلى ، قد تظهر علامات إضافية تشير إلى وجود الميلانوم، مثل:
- حدوث حساسية أو تهيج موضعي.
- نزيف الشامات تلقائيًا.
- ظهور قشرة على سطح الشامة.
- الشعور بالحكة في منطقة الشامة.
- قد تصبح الشامة أكثر صلابة أو تظهر كتلة فيها.
- انتشار الصباغ من الشامة إلى الجلد المحيط بها.
- خروج سوائل أو نزيف من الشامة.
ويختلف مظهر الشامة الخبيثة من مريض إلى آخر، وفي بعض الحالات قد تكون هناك شامات تحمل جميع العلامات السابقة، بينما قد تظهر في حالات أخرى علامة أو اثنتان فقط.
اسباب الورم الميلانيني
من أبرز الأسباب التي تؤدي إلى الإصابة بـ الورم الميلاني ما يلي:
- التعرض لأشعة فوق البنفسجية
- لون البشرة الفاتح.
- التعرض المتكرر للحروق الناتجة عن أشعة الشمس في الماضي.
- التعرض المفرط لأشعة الشمس.
- العيش في مناطق ذات أشعة شمس قوية أو في مناطق ذات ارتفاعات عالية.
- وجود شامات أو وحمات.
- وجود تاريخ عائلي من الإصابة بسرطان الجلد.
- ضعف الجهاز المناعي.
- التعرض لعوامل مسرطنة.
- اضطرابات وراثية نادرة.

تشخيص الورم الميلاني
يتم أحيانًا اكتشاف السرطان عبر الفحص البصري للبشرة، لكن التشخيص الدقيق يتطلب إجراء خِزعة، حيث يقوم طبيب الجلد بإزالة عينة من نسيج الشامة المشتبه بها، ثم يتم فحصها بواسطة اختصاصي علم الأمراض.
عند تأكيد تشخيص الميلانوما، تكون الخطوة التالية هي تحديد مدى انتشار السرطان أو تصنيفه، ويتم ذلك بناءًا على سُمك وعمق الورم.
تم تطوير إجراء جديد يهدف إلى تحديد العقد اللمفاوية الأولى التي تستنزف السوائل من الورم الميلاني الخبيث، حيث تكون هذه العقد هي الأكثر عرضة لاحتواء خلايا سرطانية، وإذا كانت العقد المستأصلة خالية من السرطان، يكون احتمال انتشار المرض إلى العقد الأخرى منخفضًا جدًا، مما يغني عن إزالتها.
مراحل الورم الميلاني
يتم تصنيف الورم الميلاني إلى مراحل، تبدأ بالمرحلة الصفرية، وتنتهي بالمرحلة الرابعة، وذلك على النحو التالي:
1- المرحلة 0
في هذه المرحلة يُعرف الميلانوما باسم الميلانوما الموضعي، حيث يكون الورم السرطاني موجودًا في الطبقة الخارجية من الجلد دون أن ينتشر، ويقتصر العلاج في هذه المرحلة عادًة على الاستئصال الجراحي للمنطقة المصابة، واكتشاف الميلانوما ومعالجته في هذه المرحلة يوفر أفضل فرصة للشفاء الكامل والسريع.
2- المرحلة الأولى إلى المرحلة الثالثة
تشير هذه المراحل إلى ميلانوما متقدمة وذات قدرة على الانتشار إلى أجزاء أخرى من الجسم، في الدرجة I، يكون الورم صغيرًا، مما يعطي فرصًا جيدة للشفاء، ومع ذلك كلما زادت مرحلة المرض، كلما قلت احتمالية الشفاء التام.
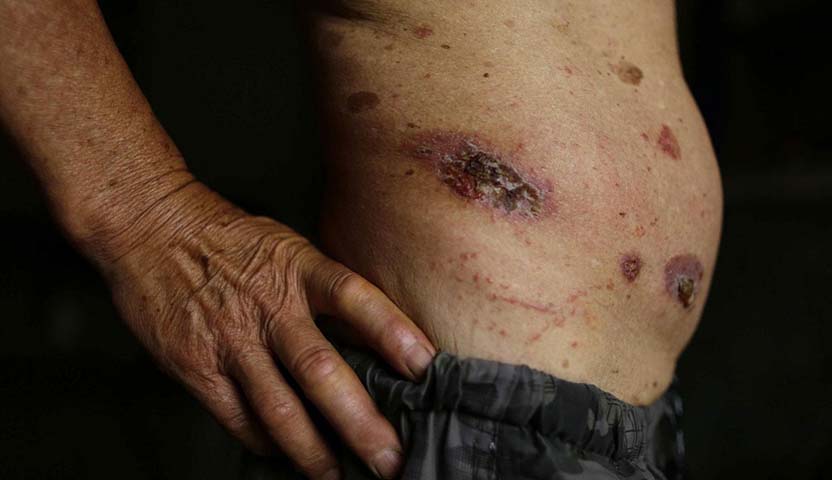
3- المرحلة الرابعة
في هذه المرحلة، يكون السرطان قد انتشر إلى الطبقات الداخلية للجلد وإلى أعضاء أخرى، مثل الرئتين، الكبد والعظام، وعلى الرغم من أن القضاء التام على السرطان في هذه المرحلة غير ممكن، إلا أن طرق علاج أي ورم ميلاني مثل العلاج الإشعاعي، والبيولوجي، والتجريبي يساهم في تخفيف الأعراض وتحسين جودة حياة المريض.
علاج الورم الميلاني
أفضل علاج لسرطان الميلانوما في مراحله المبكرة هو الاستئصال الجراحي، حيث يمكن إزالة الأورام الميلانينية الصغيرة تمامًا من خلال إجراء الخزعة، في هذه الحالة لا يكون هناك حاجة لأي علاج إضافي.
ومع ذلك، إذا كان السرطان قد انتشر أكثر، يقوم الجراح باستئصال الورم إلى جانب النسيج الجلدي السليم المحيط به، وفي معظم الحالات، يكفي هذا الإجراء للقضاء على السرطان تمامًا.
وعندما ينتشر الميلانوما إلى أعضاء أخرى غير الجلد، تتعدد خيارات العلاج المتاحة، وتختلف بناءًا على موقع الانتشار وحالة المريض الصحية العامة، ومن أساليب العلاج الرئيسية:
- الاستئصال الجراحي: إذا كان الورم السرطاني قد انتشر إلى منطقة معينة من الأعضاء، قد يكون من الممكن استئصاله جراحيًا، بهدف إزالة الورم من الأعضاء المصابة.
- العلاج الكيميائي: يُستخدم العلاج الكيميائي لقتل الخلايا السرطانية أو إبطاء نموها من خلال أدوية تؤثر على الخلايا السرطانية في جميع أنحاء الجسم، وقد يُعطى هذا العلاج عن طريق الوريد أو الفم، وهو مفيد خاصة في حالات الميلانوما التي لا يمكن استئصالها جراحيًا.
- العلاج الإشعاعي: يستخدم العلاج الإشعاعي الأشعة السينية أو أنواع أخرى من الإشعاع لقتل الخلايا السرطانية أو تقليص الأورام، ويمكن استخدامه لعلاج الورم الميلاني الذي انتشر إلى مناطق معينة في الجسم، مثل الدماغ أو العظام.
- العلاج البيولوجي: يشمل هذا النوع من العلاج استخدام الأدوية التي تعزز قدرة جهاز المناعة على مكافحة السرطان، مثل العوامل المحفزة للنمو المناعي أو الأجسام المضادة الأحادية النسيلة.
- العلاج المناعي: يتضمن استخدام الأدوية التي تساعد الجهاز المناعي على التعرف على الخلايا السرطانية ومهاجمتها، وتتضمن العلاجات المناعية الحديثة مثبطات نقاط التفتيش المناعية، والعلاج بالخلايا التائية المهندسة.
- العلاج الموجه: يتم استخدام أدوية مصممة خصيصًا لاستهداف طفرات أو تغيرات جينية معينة في الخلايا السرطانية، مما يعزز فعالية العلاج، ويقلل من التأثيرات الجانبية على الخلايا السليمة.
- العلاج التجريبي: يشمل التجارب السريرية لاختبار أدوية أو طرق علاج جديدة قد تكون فعالة في معالجة الميلانوما المتقدمة أو المقاومة للعلاج.
كيفية الوقاية من الورم الميلانيني
للحد من خطر الإصابة بالورم الميلانيني، يُنصح باتباع الإجراءات الوقائية التالية:
- تجنب التواجد تحت أشعة الشمس بين الساعة العاشرة صباحًا والرابعة بعد الظهر، حيث تكون الأشعة فوق البنفسجية في ذروتها.
- استخدام كريم واقٍ من الأشعة طوال العام، مع التأكد من وضعه قبل التعرض للشمس بمدة تتراوح بين عشرين دقيقة إلى 60 دقيقة، ويجب إعادة استخدام الكريم كل ساعتين خلال فترة التعرض للشمس.
- يجب استخدام الكريم الواقي على بشرة الأطفال قبل خروجهم إلى الهواء الطلق، وتعليمهم كيفية استخدامه بشكل صحيح لحماية أنفسهم.
- ارتداء ملابس تحمي من الأشعة فوق البنفسجية، مثل الملابس ذات الألوان الداكنة والمصنوعة من الأقمشة ذات الحماية من الشمس.
- التعرف على الأدوية التي قد تجعل البشرة أكثر حساسية لأشعة الشمس، واتخاذ الاحتياطات اللازمة عند استخدامها.
- إجراء فحوصات دورية للجلد لدى طبيب مختص، وفحص أي تغييرات أو علامات غير طبيعية في الجلد.
- إبلاغ الطبيب عن أي تغييرات ملحوظة في الجلد، مثل ظهور شامات جديدة أو تغييرات في الشامات القديمة.